- Wie ist das Kniegelenk aufgebaut?
- Was passiert bei einer Kniegelenksarthrose?
- Welche konservativen Behandlungsmöglichkeiten gibt es bei einer Kniegelenksarthrose?
Wie ist das Kniegelenk aufgebaut?
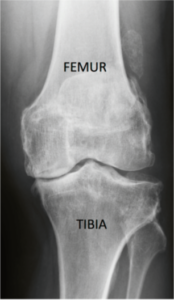
Das Kniegelenk funktioniert ähnlich wie ein Scharniergelenk, bestehend aus dem Oberschenkelknochen (Femur), dem Schienbein (Tibia) und der Kniescheibe (Patella), die jeweils mit Knorpel auf der Gelenkfläche überzogen sind. Das Wadenbein (Fibula) ist nicht direkt an den Gelenkflächen beteiligt, ist jedoch Ansatzpunkt des äußeren Seitenbandes (Abb. 1). Wir unterscheiden 3 Gelenkanteile, wo sich eine Arthrose ausbilden kann. Im Mittelpunkt steht hierbei die Verbindung zwischen Schienbein und Oberschenkel (=Tibiafemoralgelenk) bzw. zwischen dem Oberschenkelknochen und der Rückfläche der Kniescheibe (=Femoropatellargelenk).
Neben der Hauptfunktion der Beugung (Flexion) und Streckung (Extension) kommt es auch zu Dreh- und Gleitbewegungen zwischen Ober- und Unterschenkel. Zum Ausgleich der inkongruenten Gelenkflächen von Oberschenkel und Schienbein befinden sich an der äußeren und inneren Seite jeweils eine halbmondförmige Faserknorpelscheibe (Meniskus) als Puffer zwischen den beiden mit Gelenkknorpel überzogenen Knochen. Die Kniescheibe fungiert hierbei als großes stabilisierendes Gegenlager (Hypomochlion), welches eine adäquate Extensions-Flexionsbewegung erlaubt.
Die Stabilität des Kniegelenkes wird durch einen komplexen Bandapparat, aus dem Außen- und Innenband sowie dem vorderen und hinteren Kreuzband bestehend, gewährleistet. Das Kniegelenk selbst ist von einer zweischichtigen Gelenkkapsel umgeben, wobei die innere Kapsel die Gelenkflüssigkeit produziert, die äußere Kapsel der Stabilisierung dient. Die Gelenkflüssigkeit sorgt für die Ernährung des Gelenkknorpels und mindert die Reibungskräfte. Jede Schädigung einer oder mehrerer Strukturen des Kniegelenkes kann zum Gelenkverschleiß, der „Arthrose“ führen.
Was passiert bei einer Kniegelenksarthrose?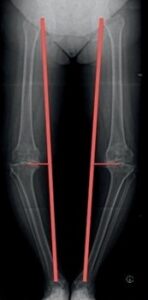
Unfallbedingte Verletzungen des Gelenkes sowie längerfristige Über- und Fehlbelastung können zu einer Schädigung der Knorpeloberfläche mit fortschreitendem Gelenkverschleiß (Arthrose) führen. Die Kniegelenksarthrose bezeichnet der Arzt als „Gonarthrose“. Der menschliche Körper kann den Verlust des Knorpels nicht ersetzen. Achsfehlstellungen (Abb. 2) führen zu einem schnellen Fortgang des Erkrankungsbildes.
Es kommt zu einer Entzündung der Gelenkinnenhaut, die daraufhin vermehrt Gelenkflüssigkeit produziert, was sich in einem Kniegelenkserguss äußert. Durch Spannung der Gelenkkapsel treten vermehrt Beschwerden und Schmerzen auf, man spricht von einer „aktivierten Arthrose“.
Im Endstadium der Arthrose kann es zum vollständigen Verlust des Knorpels bis hin zu Achsfehlstellung, Bewegungseinschränkung und schließlich Versteifung des Kniegelenkes kommen. Neben anfänglichen Belastungsschmerzen treten auch zunehmend Ruheschmerzen auf.
Typisch für die Arthrose ist der sogenannte „Anlaufschmerz“: Morgens nach dem Aufstehen oder nach längerem Sitzen fallen die ersten Schritte schwer, denn das Gelenk ist „wie eingerostet“.
Welche konservativen Behandlungsmöglichkeiten gibt es bei einer Kniegelenksarthrose?
Eine Heilung der Arthrose durch konservative Behandlungsmethoden wie Medikamente, Physiotherapie oder gelenkerhaltende operative Maßnahmen ist nicht möglich, jedoch kann oft eine Operation vermieden oder der Zeitpunkt eines operativen Eingriffs verzögert werden. Die Therapie wird auf die Ursache und das Ausmaß der Arthrose (Stadium) abgestimmt. In einem frühen Stadium hilft Muskelkräftigung zur Entlastung des krankhaft veränderten Kniegelenkes, eventuell durch Physiotherapie angeleitet. Weiterhin sind Schmerzmedikamente, orthopädische Schuheinlagen sowie die Reduktion der Belastung in Alltag und Beruf zu empfehlen.
Die Ursache des Verschleißprozesses sollte frühzeitig abgeklärt sein, um auch ggf. mögliche gelenkerhaltende Korrektureingriffe, beispielsweise an der Beinachse oder knorpelersetzende Maßnahmen, noch rechtzeitig durchführen zu können.
Um den Reizzustand der Gelenkinnenhaut und somit den Schmerz zu bekämpfen, können zeitweise entzündungshemmende bzw. schmerzstillende Medikamente eingenommen oder auch Injektionen in das Gelenk mit Kortison gegeben werden. Als weitere Behandlungsoption wurden in den letzten Jahren Injektionstherapien mit Hyaluronsäurepräparaten in arthrosegeschädigte Gelenke entwickelt. Hyaluronsäure, ein Bestandteil der Gelenkflüssigkeit (Synovia), wirkt dabei als Gelenkschmiere, als „Stoßdämpfer“ und hemmt die Entzündung. Die Wirksamkeit ist in verschiedenen Untersuchungen bisher unterschiedlich bewertet worden, so dass eine Kostenübernahme durch die Krankenkasse zumeist nicht erfolgt.
Ähnlich ist die Situation bei den in Tabletten- und Pulverform erhältlichen sogenannten „Chondroprotektiva“ (Glucosamin und Chondroitinsulfat). Ihnen wird ein schützender Effekt auf den Gelenkknorpel zugeschrieben, ein definitiver Beweis für die langfristige Wirksamkeit fehlt jedoch bisher. Bei zunehmenden Schmerzen und ungenügender Schmerzreduktion durch die nicht-operativen und gelenkerhaltenden Therapieverfahren kann die Entscheidung zum Kunstgelenk gegeben sein.
Text: Mit freundlicher Unterstützung von Dr. med. Kathi Thiele (Charité Berlin)
- Aus welchen Komponenten setzt sich eine Knieendoprothese zusammen?
- Wie lange hält heute ein künstliches Kniegelenk?
- Was bedeutet „zementiert“ und „zementfrei“ in der Knieendoprothetik?
- Wie wird eine Knieendoprothesen Operation durchgeführt?
Bei Versagen der konservativen Therapieansätze ist eine operative Intervention zu überdenken. Nachfolgend hierzu einige Anmerkungen:
Aus welchen Komponenten setzt sich eine Knieendoprothese zusammen?
Je nach Art der Erkrankung und Schweregrad muss der Arzt aus den unterschiedlichen Implantat-Typen die bestmögliche Lösung und Therapie für den Patienten auswählen. Die Knieendoprothese setzt sich in der Regel aus den folgenden Bestandteilen zusammen:
- Metallische oder keramische Tibiakomponente (Schienbeinüberzug)
- Metallische oder keramische Femurkomponente (Oberschenkelüberzug)
- Kunststoffeinlage (Inlay) zum Gelenkspaltersatz
- Eher selten wird die Kniescheibenrückfläche mit einer zusätzlichen Kunststoffscheibe ersetzt.
Der am häufigsten verwendete Werkstoff ist eine Kobalt-Chrom-Gusslegierung für die Femur- und Tibia-Implantatbestandteile. Die Inlays werden in der Regel aus UHMWPE (ultrahochmolekulares Polyethylen) oder zunehmend aus hochvernetztem Polyethylen (HXLPE) hergestellt. Das in der Prothetik verwendete Polyethylen (PE) ist ein speziell gehärteter Kunststoff, der nur wenig Reibung und damit eine geringere Abnutzung oder Verformung im Zusammenspiel mit anderen Gelenkpartnern zeigt.
Entsprechend der knöchernen Zerstörung bzw. der Bandschäden kann der Operateur zwischen Prothesendesigns mit unterschiedlichen „Koppelungsgraden“ entscheiden. Je höher die Koppelung der Tibia- mit der Femurkomponente, desto mehr wird die natürliche anatomische Führung des Kniegelenkes durch eine mechanische Koppelung übernommen. Hierbei werden ungekoppelte Prothesen (Abb. 3) von gekoppelten Prothesen (Abb. 4) unterschieden. Sofern nur die halbe Gelenkfläche ersetzt wird, spricht man von einer Schlittenprothese (= undikondyläre Prothese). Grundvoraussetzung hierfür ist, dass alle ligamentären Strukturen intakt sind. Die bikondyläre Endoprothese ersetzt die äußere und innere Oberschenkelrolle und die gesamte Gelenkfläche des Scheinbeinkopfs. Sie wird am häufigsten eingesetzt, da meist alle Gelenkanteile von der Arthrose betroffen sind. Bei höhergradigen Bandschäden (v.a. hinteres Kreuzband) kann ein besonderes Inlay („posterior-stabilisiert“ oder eine teilgekoppelte Prothese notwendig werden.
Liegen bereits stärkste Verschleißerscheinungen mit Schädigung der Bänder und Instabilität des Gelenkes vor, so kommen teilgekoppelte Implantate zur Anwendung. Die partielle Koppelung des Ober- und Unterschenkelteils gewährleistet auch in solchen Fällen ein stabiles Gelenkspiel.
Komplett achsgeführte Implantate (Scharniergelenke) kommen zum Einsatz, wenn die Bandstabilität des Gelenkes unzureichend ist. Sie findet ebenfalls häufig Verwendung bei Prothesenwechseloperationen.
Wie lange hält heute ein künstliches Kniegelenk?
Die Lebensdauer von Knieendoprothesen ist u.a. von folgenden Faktoren abhängig:
- Lebensalter zum Zeitpunkt der ersten Operation
- Dauer und Höhe der Belastung
- Anatomie des Gelenkes (Fehlstellung)
- Ursache des Gelenkverschleißes
- Stoffwechselerkrankungen des Knochens
- Qualität der Implantation
- Abrieb durch Freisetzung von Partikeln der Endoprothese
Deshalb kann die Haltbarkeit von Knieendoprothesen nicht genau kalkuliert werden. Daten aus internationalen Patientenregistern belegen sehr gute Langzeitfunktion von Knieendoprothesen. Acht von zehn Knieendoprothesen haben heute eine Haltbarkeit von mindestens 25 Jahren¹’².
Was bedeutet „zementiert“ und „zementfrei“ in der Knieendoprothetik?
Bei einer zementierten Knieendoprothese wird mit einem biologisch verträglichen Kunstharzzementkleber ein belastungsfähiger Kontakt zwischen Implantat und Knochen hergestellt. Hierdurch ist eine frühzeitige Belastung nach der Operation möglich.
Bei einer zementfreien Knieendoprothese wird der der Kontakt zwischen dem Knochen und dem Implantat ausschließlich durch die Implantatform (Design, Oberfläche) hergestellt. Der Operateur optimiert durch die Präparation des Knochens die Passform zum Implantat, um so deren jahrelange Lebensdauer zu gewährleisten. Der Knochen muss jedoch nach der Operation noch in oder an die Prothesenoberfläche wachsen, weshalb oft eine mehrwöchige Teilbelastung des Beines vom behandelnden Arzt empfohlen wird.
Die Entscheidung, welche Form für Sie als Patient am besten geeignet ist, hängt von vielen Faktoren (Alter, Fitness, Knochenqualität, Anatomie etc.) ab und wird individuell vom behandelnden Arzt zusammen mit Ihnen entschieden.
Wie wird eine Knieendoprothesen Operation durchgeführt?
Das native Kniegelenk wird in der Regel durch eine mediane Hautinzision eröffnet. Hierbei werden Muskellogen akzeptiert, um das Weichteiltrauma so gering wie möglich zu halten. Nach der Eröffnung des Gelenkes wird der verschlissene Knorpel entfernt und die knöchernen Strukturen mit entsprechenden Sägeschablonen für die standardisierten Metallprothesen passgenau bearbeitet. Zusätzlich stehen Navigationssysteme zur Verfügung, welch ein schwierigen anatomischen Situationen eine präzise Positionierung der Implantate ermöglichen können. Entsprechend des verwendeten Implantates kann die Prothese zementiert oder zementfrei eingebracht werden. Nach Implantation des künstlichen Gelenkes erfolgt der schichtweise Wundverschluss unter Sicherung des Streckapparates. Nach Abschluss der Operation erfolgt eine Röntgenkontrolle, um die passgenaue Positionierung der Prothese zu bestätigen.
Text: Mit freundlicher Unterstützung von Dr. med. Kathi Thiele (Charité Berlin)
Die Entscheidung für ein Implantat ist nicht immer einfach zu treffen und führt trotz aller Entwicklung zu einigen Veränderungen im Leben. Um den Entscheidungsprozess zu erleichtern, können die nachfolgenden Fragen und Antworten vielleicht helfen:
- Bin ich bereit für ein Knieimplantat?
- Ich bin übergewichtig, sollte ich vor einer Knieimplantation abnehmen?
- Beeinflusst Rauchen den Verlauf der Knieoperation?
- Ich habe Metallunverträglichkeiten, worauf ist bei der Implantation zu achten?
- Welche Narkose ist für mich geeignet?
- Wann ist eine Bluttransfusion erforderlich?
- Wie groß ist das Risiko, durch eine Knieoperation Hepatitis oder sogar HIV zu bekommen?
- Was sollte ein Diabetiker im Rahmen der Knieoperation beachten?
- Wie wirkt sich eine Osteoporose auf die Lebensdauer der Knieimplantate aus?
Bin ich bereit für ein Knieimplantat?
Beantworten Sie folgende Fragen. Sofern die Anzahl der positiven Antworten überwiegt, profitieren sie von der Implantation eines künstlichen Gelenks.
- Ihre Kniegelenkschmerzen schränken Ihre täglichen Aktivitäten erheblich ein?
- Ihre Kniegelenkschmerzen werden auch nach Einnahme von Schmerzmedikamenten nicht mehr wesentlich besser?
- Sie haben nicht nur tagsüber, sondern auch nachts Knieschmerzen?
- Sie leiden unter den Nebenwirkungen (z.B. Übelkeit, Bauchschmerzen, Appetitlosigkeit) der regelmäßigen Einnahme von Schmerzmedikamenten?
- Alternative konservative Behandlungsmethoden führen zum jetzigen Zeitpunkt zu keinem relevanten Erfolg?
Positive Antworten und das Vorliegen der nachfolgenden Erkrankungen sollten Sie über die Operation nachdenken lassen:
- Kniegelenksarthrose
- Rheumatische Entzündung des Kniegelenkes
- Knochennekrose des Kniegelenkes
Die Entscheidung ob und welche Prothese für Sie als Patient am besten geeignet ist, hängt von vielen Faktoren ab und wird individuell vom behandelnden Arzt zusammen mit Ihnen entschieden.
Ich bin übergewichtig. Sollte ich vor einer Knieimplantation abnehmen?
Die Gewichtsabnahme ist nicht zwingend erforderlich, jedoch für die allgemeine Physis und die Überlebenszeit der Prothese sehr vorteilhaft. Extremes Übergewicht erhöht das Risiko für Wundheilungsstörungen oder eine Thrombose. Durch das hohe Körpergewicht wird außerdem die Prothese vermehrt mechanisch belastet. Dies kann sich negativ auf die Lebensdauer des Implantates auswirken.
Das Ausmaß Ihrer persönlichen Übergewichtigkeit kann z.B. durch den Body Mass Index (BMI) nach folgender Formel berechnet werden: Körpergewicht (kg) / Körpergröße (in m) zum Quadrat. Werte von ca. 18,5 – 25 kg/m2 entsprechen einem Normalgewicht. Bei Werten zwischen ca. 25 und 30 kg/m2 spricht man von Übergewicht. Liegen die Werte darüber, spricht man von einer Adipositas (schweres Übergewicht). Hier empfiehlt sich eine Ernährungsberatung und Gewichtsabnahme.
BMI = Körpergewicht (Kg) : Körpergröße x Körpergröße (m)
Beeinflusst Rauchen den Verlauf der Prothesenoperation?
Das Rauchen beeinflusst die Durchblutung der Gefäße negativ und setzt die Wundheilung deutlich herab. Es kann auch zu gefährlichen Wundinfektionen kommen. Um ein optimales Operationsergebnis zu erhalten, wäre es von Vorteil das Rauchen zu beenden.
Ich habe eine Metallunverträglichkeit. Worauf ist bei der Prothesenimplantation zu achten?
In dem Vorbereitungsgespräch sollten Sie alle Ihre bekannten Metallunverträglichkeiten aufzählen. Unverträglichkeiten gegen Chrom oder Nickel führen z.B. zu Rötungen oder Juckreiz bei Kontakt mit der Haut. Dies kann z.B. durch Modeschmuck oder Metallknöpfe verursacht werden. Der Operateur verfügt über spezielle Prothesen, um das Risiko der Metallunverträglichkeit zu minimieren. Dementsprechend kann für Sie ein geeigneter Prothesentyp ausgewählt werden. Hierfür ist jedoch die Kenntnis der Metallunverträglichkeit und allergischen Veranlagung Voraussetzung. Einschränkend muss jedoch erwähnt werden, dass die Bedeutung von Metallunverträglichkeiten bei der Implantation von künstlichen Gelenken noch nicht abschließend geklärt ist.
Welche Narkose ist für mich geeignet?
Grundsätzlich wird die Operation in Vollnarkose (Betäubungsspritze und Narkosegas mit Beatmungsschlauch) oder in Regionalanästhesie (Betäubungsspritze in das Rückenmark, Patient ist wach) durchgeführt. Welche Narkoseform für Sie am besten geeignet ist, wird in einem gemeinsamen Gespräch mit dem Narkosearzt geklärt. Beide Betäubungsarten haben sich in der Prothesenoperation bewährt.
Wann ist eine Bluttransfusion erforderlich?
Eine Bluttransfusion wird bei Mangel von roten Blutkörperchen (Erythrozyten) gegeben. Diese transportieren den für die Zellen lebensnotwendigen Sauerstoff (O2). Sinkt die Anzahl der roten Blutkörperchen (Anämie), droht durch O2-Mangel der Zelluntergang. Dies kann zu mangelnden Organfunktionen führen. Betroffen davon sind besonders das Herz, das Gehirn, die Nieren und die Leber. Die Toleranz des Körpers in einer Mangelsituation ist unter anderem abhängig von vorbestehenden Grunderkrankungen und dem Lebensalter. Insgesamt ist die Notwendigkeit bei der Erstimplantation deutlich reduziert. In Ausnahmefällen kann jedoch eine Bluttransfusion notwendig sein.
Wie groß ist das Risiko, durch eine Knieoperation Hepatitis oder sogar HIV zu bekommen?
Die Implantation selber kann keine Hepatitis (Leberentzündung durch Hepatitis-Viren) oder HIV-Infektion verursachen. Ein möglicher Übertragungsweg ist der Kontakt mit Fremdblut, wie z.B. bei einer Fremdbluttransfusion oder Injektion von Gerinnungsfaktoren. Die Aufbereitung der Blutkonserven unterliegt einer sehr strengen Prozedur, wobei Spender und Blutpräparate auf Viren sorgfältig geprüft werden. Dennoch verbleibt ein minimales Restrisiko.
Was sollte ein Diabetiker im Rahmen der Knieoperation beachten?
Eine Operation bedeutet Veränderung im Lebensrhythmus und Stress für den Körper, was mit einem veränderten Stoffwechsel einhergeht. Beides führt damit zumeist zu einer geringen vorübergehenden Entgleisung des Blutzuckerspiegels. Passen Sie die Insulindosis deshalb in Absprache mit Ihrem behandelnden Arzt Ihrer veränderten Situation an. Wenn Sie zuckersenkende Tabletten einnehmen, sprechen Sie mit Ihrem Arzt schon vor der Operation darüber, ob und in welchem Umfang eine vorübergehende Blutzuckerwerterhöhung von Ihrem Körper toleriert wird. Auch müssen anteilig Diabetesmedikamente vor der Operation pausiert werden.
Bevor Sie Änderungen an Ihrer Medikation vornehmen, besprechen Sie dies mit Ihrem behandelndem Arzt!
Wie wirkt sich eine Osteoporose auf die Lebensdauer der Knieimplantate aus?
Eine Osteoporose bedeutet eine Verminderung der Kalksalze im Knochengewebe, was zu einer Minderung der Stabilität führt. Hierdurch erhöht sich die Frakturgefahr unabhängig einer erfolgten Operation. Durch eine geeignete Operationstechnik lässt sich das Implantat auch bei osteoporotischem Knochen fest verankern. Eine Bestätigung, dass sich das Implantat schneller lockert, gibt es bisher nicht. Vermeiden Sie dennoch Stürze oder gelenkbelastende Sportarten, da es hierbei zu Brüchen des umgebenden Knochens kommen kann.
Text: Mit freundlicher Unterstützung von Dr. med. Kathi Thiele (Charité Berlin)
- Was ist eine Knieprotheseninfektion?
- Was ist eine „aseptische“ Knieprothesenlockerung?
- Besteht nach Implantation eines künstlichen Kniegelenkes die Gefahr einer Beinlängendifferenz?
- Was bedeutet der Begriff „temporäre Arthrodese“?
- Wann muss eine Knieendoprothese gewechselt werden?
- Was bedeutet der Begriff „Arthrofibrose“?
Was ist eine Knieprotheseninfektion?
Eine weitere Komplikation ist die Protheseninfektion (bakterielle Infektion). Hierbei wird eine Frühinfektion innerhalb von drei Wochen nach der Operation von einer sog. Spätinfektion unterschieden. Dies kann noch Jahre später und häufig schleichend auftreten. Der Verdacht besteht dann, wenn es zu Schmerzen, Schwellung, Rötung der Haut sowie zu einer verlängerten Sekretion bei frischen Wunden kommt. Spülungen der Operationswunde, Antibiotikaeinsatz oder bei hartnäckigem Verlauf auch der Ausbau oder Wechsel der Knieendoprothese sind zur Behandlung erforderlich.
Der Arzt sollte deshalb sowohl vor der Operation als auch bei liegender Prothese von Ihnen über Entzündungen im Zahn- oder Hals-Nasen-Ohrenbereich bzw. bei Infektionen des Magen-Darm-Traktes informiert werden.
Was ist eine „aseptische“ Knieprothesenlockerung?
Der Begriff „aseptisch” bedeutet, dass keine Bakterien an dem Lockerungsprozess der eingebauten Implantate beteiligt sind. Im Falle einer zementierten Prothese ist zumeist der Zementmantel um die Implantate herum gebrochen, so dass das Metall keinen festen Halt mehr am Knochen findet. Bei zementfreien Prothesen liegt kein ausreichender Kontakt mehr zwischen Knochenbälkchen und Metall vor. Das Implantat schwingt bei jeder Bewegung anstatt fest am Knochengewebe zu liegen. Häufiger Grund für aseptische Lockerungen ist der bereits im Vorfeld erwähnte Abrieb, der bei erhöhten Belastungen entstehen kann. Die kleinen Partikel führen zur Auslösung einer Entzündungskaskade, die wiederum die Lockerung der Implantate herbeiführt.
Besteht nach Implantation eines künstlichen Kniegelenkes die Gefahr einer Beinlängendifferenz?
Moderne digitale Planungsmöglichkeiten ermöglichen im Zusammenhang mit der präoperativ aufgenommenen Röntgenauf-nahme eine passgenaue Planung des zu verwendenden Implantats. Zugunsten einer optimalen Muskelspannung oder Pass-genauigkeit zwischen der individuellen Anatomie und der vorgefertigten Implantate kann sich die vorherige Beinlänge jedoch geringfügig ändern. Größere Beinlängendifferenzen können durch die einseitige Korrektur von zweiseitigen Achsfehlstellun-gen entstehen und werden durch die Operation der Gegenseite häufig wieder ausgeglichen. Bei Implantation einer Arthrodese ist eine geringe Verkürzung gewünscht, damit das Bein mit der Gelenkversteifung frei durchschwingen kann.
Was bedeutet der Begriff „temporäre Arthrodese“?
Im Falle einer Spätinfektion ist häufig ein Ausbau der infizierten Implantate erforderlich. Anschließend kann, sofern die Weichteile das zulassen, ein aus antibiotikahaltigem Knochenzement bestehendes Implantat implantiert werden oder das Gelenk wird vorübergehend versteift (temporäre Arthrodese). Grundidee ist hierbei die Ruhigstellung des infizierten Gelenkes, damit sich die entzündeten Weichteile nach operativer Säuberung erholen können. Technisch wird hierbei das komplette Implantat entfernt und ein „Zementspacer“ eingesetzt. Dieser ist notwendig, um der Kapselverkürzung und damit massiver Bewegungs-einschränkung entgegenzuwirken. Das Standardintervall für diese Interimslösung beträgt in der Regel 6 Wochen. Danach kann nach Ausheilen der Entzündung ein neues Implantat eingesetzt werden. Zumeist erfolgt die Versorgung mit einem höher gekoppelten Prothesendesign, um der insuffizienten kapsuloligamentären Situation gerecht zu werden. In Ausnahmefällen kann der Einsatz einer Arthrodese zur dauerhaften Gelenkversteifung erforderlich sein.
Wann muss ein Knieimplantat gewechselt werden?
Bei einer aseptischen Lockerung sowie Beschwerden aufgrund anderer Ursachen (z. B. Instabilität oder Achsfehlern) kann ein Implantatwechsel erforderlich werden. Dies ist meist in einem operativen Eingriff (einzeitiger Wechsel) möglich. Bei einer Infektion wird ihr Arzt entscheiden, ob das Implantat in einem Eingriff oder in zwei Eingriffen (mit temporärer Arthrodese) erfolgt. Dies richtet sich nach den Bakterien, der Empfindlichkeit gegen Antibiotika sowie dem Zustand der Weichteile um das Kniegelenk. Sollte der Wechsel einer Arthrodese nicht mehr möglich sein, ist eine Amputation des Unterschenkels meist unumgänglich.
Was bedeutet der Begriff „Arthrofibrose“?
Hiermit bezeichnet man eine nach der Operation auftretende Narbenbildung im Gelenk mit schmerzhafter Bewegungseinschränkung. Die Ursache der Erkrankung ist in vielen Fällen ungeklärt. Dennoch müssen das Vorliegen einer Infektion oder einer mechanischen Ursache ausgeschlossen werden.
Text: Mit freundlicher Unterstützung von Dr. med. Kathi Thiele (Charité Berlin)
- Wie komme ich nach der Operation in meiner Umgebung wieder zurecht?
- Wie schütze ich mich nach einer Prothesenoperation vor einer tiefen Beinvenenthrombose?
- Wie lange dauert der stationäre Aufenthalt?
- Was ist ein Implantate-Pass?
Wie komme ich nach der Operation in meiner Umgebung wieder zurecht?
Weichteilschonende Operationstechniken sowie neuere Prothesendesigns ermöglichen eine frühe postoperative Mobilisation. Entsprechend des verwendeten Schmerzregimes nach der Operation ist auf eine mögliche Beinschwäche nach der Operation zu achten, um mögliche Stürze zu vermeiden. Am ersten Tag nach der Operation werden Sie mit dem Physiotherapeuten beginnen, erneut das Gehen an zwei Unterarmgehstützen, das eigenständige Aufstehen aus dem Bett und das Treppensteigen zu erlernen. Nach Ihrem Krankhausaufenthalt können Sie zwischen einer ambulanten Physiotherapie in Wohnortnähe oder einem stationären Aufenthalt in einer Rehabilitationseinrichtung wählen. Hier wird der Bewegungs- und Muskelaufbau unter stationären Bedingungen einer gesonderten Einrichtung auch nach einem Prüfungsverfahren genehmigt. Hierfür ist die Rentenkasse bei Berufstätigen, die Berufsgenossenschaft nach Arbeitsunfällen und die Krankenkasse bei Rentnern zuständig.
Die geeignete Behandlung wird individuell entschieden und bereits während des stationären Aufenthaltes durch den zuständigen Sozialarbeiter eingeleitet. Sprechen Sie am besten schon vor oder kurz nach der Operation mit Ihrem Arzt (der den Reha-Antrag stellt) und Ihrer Krankenkasse (die den Antrag bearbeitet) darüber. Informieren Sie sich schon vorab über eine mögliche Wunscheinrichtung.
Wie schütze ich mich nach einer Operation vor einer tiefen Beinvenenthrombose?
Eine Thrombose ist eine Gefäßerkrankung, bei der sich ein Blutgerinnsel in einem Gefäß bildet. Zunächst empfiehlt es sich, vor einer Operation mit dem Hausarzt oder Operateur über persönliche Risiken der Thromboseentstehung zu sprechen: Wurde bei Ihnen zuvor schon einmal eine Thrombose festgestellt? Liegen bei Ihnen Risikofaktoren vor, die eine Thrombose begünstigen? Nehmen Sie Medikamente, welche die Blutgerinnung beeinflussen? Nach der Operation helfen unter anderem Kompressionsstrümpfe, Beinmuskelübungen und spezielle Venenmanschetten, das Risiko so klein wie möglich zu halten. Die blutverdünnende (antikoagulative) Therapie muss bei fehlender Vollbelastung entsprechend der Anweisungen des behandelnden Arztes nach der Operation (postoperativ) in Form von Spritzen oder Tabletten fortgesetzt werden.
Trinken Sie ausreichend Flüssigkeit, wenn Ihnen aufgrund einer Herz- oder Nierenerkrankung der Arzt nichts Gegenteiliges rät. Einige Krankenhäuser verfügen über eine spezielle Ambulanz zur Klärung des Vorgehens bei Erkrankungen des Gerinnungssystems.
Wie lange dauert der stationäre Aufenthalt?
Die Dauer des stationären Aufenthaltes hängt von der Art der Operation, möglichen Begleiterkrankungen und dem Erholungsverlauf ab. Sie beträgt derzeitig durchschnittlich sieben bis zehn Tage, kann aber durchaus auch kürzer oder länger sein. Insbesondere bei Wechseloperationen ist von einem längeren Aufenthalt auszugehen.
Was ist ein Implantate-Pass?
Bei jeder Operation, in welcher der Patient ein künstliches Implantat erhält, wird ein Ausweis ausgestellt. Der sogenannte Implantate-Pass (Abb. 5) beinhaltet neben Personendaten, Angaben zum Operationstag, der betroffenen Extremität und dem verwendeten Implantat.
Hiermit können Sie sich unter anderem am Flughafen bei der Kontrolle durch Metalldetektoren ausweisen. Der Ausweis ist zu jeder ärztlichen Vorstellung mitzubringen, da der Arzt dadurch wichtige Informationen erhält.
Text: Mit freundlicher Unterstützung von Dr. med. Kathi Thiele (Charité Berlin)
- Bin ich nach einer Knieprothesenoperation wieder arbeitsfähig?
- Bin ich mit einer Knieprothese noch sportfähig?
- Ist die Sexualität nach einer Knieprothese eingeschränkt?
- Bin ich nach einer Knieprothesenimplantation alle Schmerzen los?
- Kann ich die Lebensdauer des künstlichen Kniegelenkes oder der Arthrodese positiv beeinflussen?
Bin ich nach einer Knieprothesenoperation wieder arbeitsfähig?
Generell gilt, dass Implantate die Lebensqualität verbessern sollen und somit die Aufnahme einer täglichen Belastung nach der Operation erneut ermöglicht wird.
In den ersten zwölf Wochen nach der Operation sollten Sie Stoßbelastungen, Hocken oder Knien, stauchende Belastungen, Heben und Tragen von schweren Lasten, große Kraftanstrengungen bzw. schwere körperliche Arbeit vermeiden. Setzen Sie vielmehr das nach der Entlassung aus der Klinik erlernte physiotherapeutische Übungsprogramm fort.
Danach kann Arbeitsfähigkeit für sitzende und leichte körperliche Tätigkeiten erzielt werden. Die Einschätzung der möglichen Belastung nach Implantation kann in der Regel nicht vor 6 Wochen postoperativ vorgenommen werden.
Arbeiten auf unebenem Gelände, körperlich anstrengende Tätigkeiten (z.B. Straßenbau), regelmäßiges Stehen und Gehen auf Leitern, Gerüsten oder Dächern, sollten Sie nicht mehr durchführen. Vermeiden Sie auch das regelmäßige Arbeiten im Bücken, Knien oder in niedrigen Räumen. PKW und LKW fahren sind grundsätzlich möglich, aber ob die Gelenke und Muskeln dies einen vollen Arbeitstag von acht Stunden und mehr schmerzfrei mitmachen, muss im Einzelfall entschieden werden. Die Einschränkungen durch eine Arthrodese sind naturgemäß größer als mit einem künstlichen Gelenk.
Bin ich mit einer Knieprothese noch sportfähig?
Die Aussagen zur Sportfähigkeit nach Implantation sind wissenschaftlich nicht vollends geklärt. Ausschlaggebend ist Ihre Sportfähigkeit und Erfahrung in der gewählten Sportart vor der Operation. Die Sportarten selber werden unterschieden in sogenannte „low impact“ und „high impact“ Sportarten. Je höher die Belastung („high impact“) der Implantate ist, desto höher die Gefahr der Implantatlockerung. Besonders günstig wirken sich moderate Sportarten mit geringer Stoßbelastung aus. Dazu gehören z.B. Gehen, Radfahren, Schwimmen. Sogenannte Schnellkraft- und Kontaktsportarten (Squash, Tennis, Ballsportarten) können aufgrund abrupter Antritts- und Bremsmanöver zu einer deutlich höheren mechanischen Belastung am Implantat führen. Dadurch kann ein schnellerer Abnutzungsprozess entstehen, weshalb Sie im Allgemeinen nicht empfohlen werden.
Jogging, Skifahren, Kampf- und die meisten Wettkampfsportarten können bei über den Amateursport hinausgehender Ausübung ebenfalls die Lebensdauer des Implantats verkürzen.
Auch diese Sportarten werden deshalb sehr kritisch gesehen. Sie werden jedoch von Ihren behandelnden Ärzten individuell über die spezifischen Möglichkeiten aufgeklärt. Bitte vermeiden sie generell Sportarten, die mit einem erhöhten Sturzrisiko verbunden sind. Insgesamt ist mit der Entwicklung neuer Implantate und Gleitpaarungen die Möglichkeit gestiegen, auch Sportarten mit höheren Belastungsspitzen auszuführen. Durch eine Arthrodes wird ihre Sportfähigkeit deutlich eingeschränkt.
Ist die Sexualität nach einer Knieprothese eingeschränkt?
Nach der Wundheilung ist auch Intimkontakt möglich. Vermeiden Sie bei Gelenkersatz luxationsgefährdende oder schmerzende Kniebewegungen, wie z.B. starke Beugung oder Drehung.
Bin ich nach einer Knieprothesenimplantation alle Schmerzen los?
Arthrotisch verschlissene Bereiche des Kniegelenkes werden durch ein Kunstimplantat ausgetauscht und führen damit zu einer deutlichen Beschwerdereduktion. Der Anteil der zu ersetzenden Bereiche ist abhängig vom vorliegenden Schädigungsgrad. Die Implantate verändern jedoch die natürliche Anatomie und Mechanik. Aus diesem Grund kann eine vollständige Beschwerdereduktion nicht in jedem Falle garantiert werden.
Kann ich die Lebensdauer des künstlichen Kniegelenkes oder der Arthrodese positiv beeinflussen?
Das Implantat unterliegt natürlichen Verschleißerscheinungen, welche im Laufe der Jahre zu einem Wechsel führen können. Das persönliche Verhalten kann die Lebensdauer des Implantates entscheidend beeinflussen. Vermeiden Sie Stürze! Lebens-und Essgewohnheiten nehmen Einfluss auf den Knochenstoffwechsel und auf die mechanische Belastung der Implantate. Vermeiden Sie Sport mit erhöhter Sturzgefahr und zu großer Gelenkbelastung. Sprechen Sie mit Ihrem Arzt über Ihr persönliches Risiko.
Text: Mit freundlicher Unterstützung von Dr. med. Kathi Thiele (Charité Berlin)

